Un Marco Técnico Basado en las Directrices AHA 2025 y la Implementación Sistémica en el Contexto Argentino. La Evolución de la Ciencia de la Reanimación y el Cambio de Paradigma 2025
La ciencia de la reanimación cardiopulmonar ha transitado un camino de constante refinamiento desde la formalización de las primeras maniobras modernas en la década de 1960. El lanzamiento de las Guías 2025 de la American Heart Association (AHA) para Reanimación Cardiopulmonar (RCP) y Atención Cardiovascular de Emergencia (ACE) representa no solo una actualización técnica, sino una reestructuración profunda de cómo las sociedades modernas deben enfrentar el paro cardíaco.
Este nuevo marco se fundamenta en la unificación de protocolos, la integración de la farmacoterapia básica y un enfoque renovado en la equidad y la recuperación a largo plazo. El paro cardíaco extrahospitalario (PCEH) sigue siendo una de las principales causas de muerte a nivel global, con tasas de supervivencia que a menudo no superan el 10% si no se interviene de manera inmediata.
El análisis de la supervivencia tras un paro cardíaco revela que la efectividad de las maniobras depende intrínsecamente de la solidez de los sistemas de atención. Las guías 2025 enfatizan que la reanimación es un esfuerzo de equipo que comienza con el reanimador lego y se extiende hasta la rehabilitación multidisciplinaria post-hospitalaria. La introducción de una única Cadena de Supervivencia simplificada, aplicable tanto a adultos como a niños, refleja este intento de universalizar el conocimiento y reducir la carga cognitiva de los intervinientes en situaciones de alto estrés. La premisa fundamental que guía estas actualizaciones es que la calidad de las compresiones torácicas y la precocidad de la desfibrilación son los dos pilares inamovibles que determinan el pronóstico neurológico del paciente.
Históricamente, las guías se centraban casi exclusivamente en la fisiología del transporte de oxígeno y el mantenimiento del gasto cardíaco. Si bien estos elementos siguen siendo cruciales, el paradigma 2025 incorpora dimensiones éticas y sociales, reconociendo que factores como el grupo étnico, la densidad de población y el nivel socioeconómico influyen drásticamente en la probabilidad de recibir RCP por parte de testigos. En este sentido, la formación masiva y la implementación de programas de acceso público a la desfibrilación se presentan ya no como recomendaciones opcionales, sino como imperativos de salud pública para cerrar la brecha de mortalidad entre diferentes comunidades.
Fundamentos Fisiológicos de la Circulación Artificial
Para comprender la importancia de la técnica correcta en la RCP, es necesario analizar los mecanismos hemodinámicos subyacentes. Durante las compresiones torácicas, la sangre fluye hacia los órganos vitales a través de dos mecanismos propuestos: la bomba cardíaca y la bomba torácica. El modelo de la bomba cardíaca sugiere que la compresión directa del corazón entre el esternón y la columna vertebral genera la fuerza necesaria para abrir las válvulas semilunares y expulsar la sangre. Por otro lado, el modelo de la bomba torácica postula que el aumento de la presión intratorácica total durante la compresión crea un gradiente de presión que impulsa la sangre fuera del tórax, mientras que las válvulas venosas impiden el flujo retrógrado.
Mantener una PPC adecuada es esencial para lograr el Retorno de la Circulación Espontánea (RCE). Cada vez que las compresiones se interrumpen, la PPC cae drásticamente y se requieren varias compresiones consecutivas para volver a alcanzar niveles de perfusión efectivos. Por esta razón, las guías 2025 insisten en minimizar las interrupciones, buscando que la fracción de compresión torácica sea de al menos el 60%, aunque en sistemas de alto rendimiento se aspira a superar el 80%.
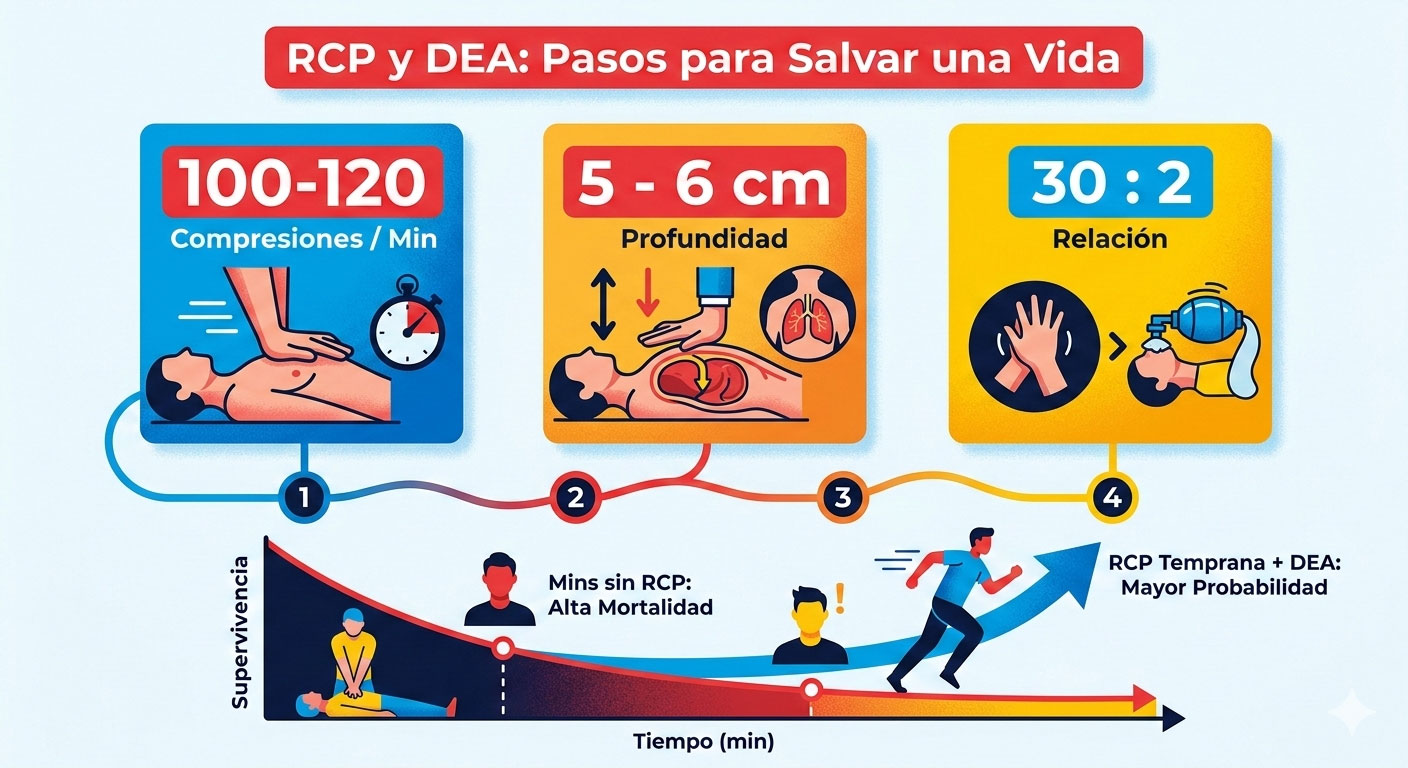
La profundidad de la compresión también juega un rol determinante. En adultos, se requiere un descenso del esternón de al menos 5 cm para generar presiones intratorácicas suficientes, pero no debe exceder los 6 cm para evitar el riesgo de lesiones traumáticas como fracturas costales, hemotórax o laceraciones hepáticas. La frecuencia de 100 a 120 compresiones por minuto se ha identificado como el rango óptimo; frecuencias menores no generan suficiente flujo, mientras que frecuencias mayores a 140 impiden el llenado cardíaco completo entre compresiones, reduciendo el volumen sistólico efectivo.
Guía Maestra de Actuación: El Protocolo Paso a Paso
El diseño de una intervención eficaz ante un paro cardíaco se estructura en una secuencia lógica de pasos que deben ser ejecutados con precisión y celeridad. Esta estructura, que en un formato visual conformaría una infografía de alta densidad, se detalla a continuación integrando las recomendaciones de la AHA 2025, la Cruz Roja y los protocolos locales de emergencia.
Fase 1: Evaluación y Seguridad de la Escena
Antes de cualquier contacto con la víctima, el reanimador debe realizar una evaluación rápida del entorno. La seguridad personal es la prioridad absoluta; un reanimador lesionado no solo es incapaz de ayudar, sino que duplica el problema para los servicios de emergencia. Se deben identificar riesgos eléctricos, presencia de gases tóxicos, tráfico vehicular o superficies inestables. Las directrices 2025 subrayan que en entornos con patógenos respiratorios de alta consecuencia, el uso de equipo de protección personal (EPP) es razonable y necesario para el rescatador.
Fase 2: El Marco de Reconocimiento "No-No-Go"
Una de las adiciones más significativas para mejorar la identificación del paro cardíaco por reanimadores legos es el marco simplificado "No-No-Go". Este sistema busca eliminar la duda diagnóstica que a menudo retrasa el inicio de la RCP.
|
Componente |
Acción del Reanimador |
Criterio de Decisión |
|
No Responde |
Tocar los hombros con firmeza y hablar fuerte: "¿Se siente bien?". |
La ausencia de movimiento voluntario o respuesta verbal indica inconsciencia. |
|
No Respira |
Observar el tórax por no más de 10 segundos buscando movimientos normales. |
Si la persona no respira o solo jadea/boquea (respiración agónica), se asume paro cardíaco. |
|
Go (Actuar) |
Iniciar inmediatamente la llamada a emergencias y las compresiones. |
No se debe perder tiempo buscando pulso si el reanimador es lego. |
La respiración agónica, descrita frecuentemente por testigos como ronquidos, boqueos o respiración lenta y forzada, debe interpretarse inequívocamente como un signo de paro cardíaco. El retraso en reconocer este patrón es una de las principales barreras para la supervivencia, por lo que los despachadores de emergencias están ahora entrenados para identificar estos descriptores y ordenar el inicio de la RCP de inmediato.
Fase 3: Activación del Sistema de Respuesta de Emergencia
En Argentina, y específicamente en la provincia de Buenos Aires y Olavarría, la activación se realiza preferentemente a través del número 107 (SAME) o el 911. Al realizar la llamada, el reanimador debe ser capaz de comunicar tres puntos clave: la ubicación exacta, que se trata de una persona inconsciente que no respira y si se dispone de un DEA en el lugar. Si hay más personas presentes, el líder de la escena debe asignar tareas específicas de manera directa: "Usted, llame al 107 y vuelva a confirmarme; usted, busque un desfibrilador". Si el reanimador está solo, debe utilizar su teléfono móvil en modo altavoz para recibir instrucciones de RCP telefónica (T-RCP) mientras inicia las maniobras.
Fase 4: Inicio de Compresiones Torácicas de Alta Calidad
La RCP "solo con las manos" es la recomendación estándar para adolescentes y adultos que colapsan en el ámbito extrahospitalario. La técnica requiere una alineación mecánica óptima del cuerpo del rescatador para maximizar la eficiencia y reducir la fatiga.
- Posicionamiento: El reanimador debe arrodillarse al costado de la víctima, idealmente con sus rodillas a la altura de los hombros de la persona. La víctima debe estar sobre una superficie firme y plana; si está en una cama blanda, se debe trasladar al suelo si es posible hacerlo con seguridad.
- Colocación de las manos: Se coloca el talón de una mano en el centro del pecho, en la mitad inferior del esternón. La otra mano se coloca encima de la primera, entrelazando los dedos para asegurar que la presión se aplique exclusivamente sobre el esternón y no sobre las costillas.
- Ejecución: Con los brazos rectos y los codos bloqueados, los hombros deben quedar directamente sobre las manos. El movimiento debe provenir de la cadera, dejando caer el peso del torso para comprimir el tórax entre 5 y 6 cm.
- Relajación: Después de cada compresión, se debe permitir que el tórax se expanda completamente. Este paso es vital para el llenado cardíaco. El reanimador no debe despegar las manos del pecho, pero tampoco debe ejercer presión residual durante la fase de expansión.
Fase 5: Integración de Ventilaciones de Rescate (Si se está entrenado)
Para aquellos reanimadores entrenados y dispuestos, la relación es de 30 compresiones seguidas de 2 ventilaciones. Cada ventilación debe durar aproximadamente 1 segundo y ser suficiente para provocar una elevación visible del tórax. Se debe evitar la ventilación excesiva, ya que el aumento de la presión intratorácica reduce el retorno venoso al corazón y, por ende, el gasto cardíaco generado por las compresiones.
En pacientes con sospecha de trauma, la apertura de la vía aérea debe realizarse preferentemente mediante la tracción mandibular para proteger la columna cervical. Sin embargo, si esta técnica no es efectiva, la prioridad es la oxigenación y se debe proceder con la maniobra de extensión de la cabeza y elevación del mentón, ya que una vía aérea permeable es fundamental para la supervivencia.
El Desfibrilador Externo Automático (DEA): Tecnología y Aplicación
El DEA es el único tratamiento definitivo para la fibrilación ventricular, el ritmo más común en las etapas iniciales de un paro cardíaco súbito. La probabilidad de supervivencia disminuye aproximadamente un 10% por cada minuto que pasa sin desfibrilación.
Procedimiento de Uso del DEA
El dispositivo está diseñado para ser infalible. Una vez encendido, emitirá comandos de voz claros que deben seguirse estrictamente.
- Preparación del paciente: Se debe descubrir el torso de la víctima. Si el pecho está húmedo, debe secarse con una toalla o prenda de vestir. Si hay vello excesivo que impida el contacto, se debe rasurar rápidamente el área donde se colocarán los parches; muchos DEAs incluyen un kit de preparación para este fin.
- Colocación de los parches: Los parches deben adherirse firmemente a la piel. El esquema estándar es la posición antero-lateral: un parche debajo de la clavícula derecha y otro debajo de la axila izquierda, siguiendo los dibujos impresos en los mismos.
- Análisis del ritmo: El DEA indicará: "No toque al paciente, analizando el ritmo cardíaco". En este momento, todas las personas deben alejarse para evitar interferencias eléctricas que puedan confundir al dispositivo.
- Descarga eléctrica: Si el dispositivo recomienda una descarga, se asegurará de que nadie esté en contacto con la víctima y se presionará el botón de descarga. Inmediatamente después de la descarga, se debe reanudar la RCP comenzando por las compresiones torácicas.
Consideraciones Técnicas y Situaciones Especiales con el DEA
|
Situación |
Acción Recomendada |
Justificación Técnica |
|
Marcapasos/DAI Implantado |
Colocar parches a 2,5 cm del bulto del dispositivo. |
Evitar que la corriente dañe el implante o sea bloqueada por este. |
|
Parches de Medicación |
Retirar el parche y limpiar la zona antes de colocar el electrodo. |
Evitar quemaduras y asegurar el paso de la corriente eléctrica. |
|
Ambiente Húmedo |
Secar el pecho; no usar el DEA en charcos profundos. |
La humedad conduce la electricidad por la superficie de la piel, no a través del corazón. |
|
Superficie Metálica |
Es seguro usarlo, siempre que los parches no toquen el metal. |
El riesgo de conducción es mínimo si la colocación es correcta. |
Farmacoterapia Básica: La Naloxona en el Algoritmo de RCP
Una de las innovaciones más destacadas de las Guías 2025 es la incorporación formal de la naloxona en el soporte vital básico ante la epidemia de sobredosis por opioides. La naloxona es un antagonista puro de los receptores mu-opioides con una alta afinidad, capaz de desplazar a los opioides y revertir la depresión respiratoria en cuestión de 2 a 5 minutos.
En el contexto de una víctima inconsciente con sospecha de sobredosis:
- Si hay pulso pero no respira: Se debe priorizar la ventilación de rescate (1 ventilación cada 6 segundos) y administrar naloxona (intranasal o intramuscular).
- Si no hay pulso: La prioridad es la RCP de alta calidad y la desfibrilación. La naloxona se administra de forma complementaria tan pronto como esté disponible, sin interrumpir las compresiones.
- Seguridad: La naloxona no causa daño si se administra a una persona que no ha consumido opioides, lo que la convierte en una herramienta segura para el uso por reanimadores legos en situaciones de incertidumbre.
Reanimación en Circunstancias Especiales
La fisiología humana presenta variaciones que exigen adaptaciones en los protocolos estándar para mantener la eficacia de la reanimación.
Paro Cardíaco en la Embarazada
El manejo de la embarazada requiere abordar la compresión aortocava generada por el útero grávido, lo cual ocurre generalmente a partir de las 20 semanas de gestación. El útero puede reducir el retorno venoso en un 30% a 40%, invalidando la eficacia de las compresiones. La recomendación clave es el desplazamiento uterino lateral izquierdo (DULI) manual. Esta maniobra debe realizarse empujando el útero hacia la izquierda de la paciente mientras se mantiene a la mujer en posición supina para permitir compresiones efectivas. Si el RCE no se logra en 5 minutos, se debe considerar el parto por cesárea de emergencia en el lugar para salvar tanto a la madre como al feto.
Reanimación Pediátrica y de Lactantes
A diferencia del adulto, donde la causa suele ser cardíaca primaria, en niños y lactantes el paro suele ser secundario a una falla respiratoria. Por ello, la RCP en pediatría pone un énfasis vital en las ventilaciones desde el primer momento.
- Lactantes (menos de 1 año): Se utiliza la técnica de dos dedos en el centro del pecho o, preferiblemente si hay dos reanimadores, la técnica de los dos pulgares abrazando el tórax. La profundidad es de 4 cm.
- Niños (1 año hasta la pubertad): Se puede utilizar una o dos manos dependiendo del tamaño del niño, comprimiendo 5 cm (un tercio del diámetro del tórax).
- DEA en pediatría: Se deben usar parches pediátricos con atenuador de energía si están disponibles para niños de 1 a 8 años. Si no hay parches pediátricos, se deben usar los de adulto, asegurando que no se toquen entre sí.
Atragantamiento y Obstrucción de la Vía Aérea (OVACE)
Las guías 2025 para el manejo de la obstrucción grave en adultos han unificado la técnica de ciclos: 5 golpes en la espalda seguidos de 5 compresiones abdominales (maniobra de Heimlich). Esta secuencia debe repetirse hasta que el objeto sea expulsado o la víctima quede inconsciente. En caso de inconsciencia, se debe iniciar RCP inmediatamente. Se recomienda verificar la cavidad oral antes de dar ventilaciones, pero solo retirar objetos si son visibles y fácilmente extraíbles; las maniobras de barrido digital a ciegas están contraindicadas por el riesgo de empujar el objeto más profundamente.
Ética, Equidad y Supervivencia: El Sexto Eslabón
Las guías 2025 introducen la "Recuperación" como el sexto eslabón fundamental de la Cadena de Supervivencia, reconociendo que la labor de reanimación no termina con el alta hospitalaria. Este eslabón incluye la evaluación de las secuelas cognitivas, el apoyo psicológico para el sobreviviente y su familia, y la rehabilitación física.
Un aspecto innovador es el abordaje ético de las desigualdades. Los datos sugieren que las poblaciones minoritarias, incluidos grupos raciales y étnicos, tienen hasta un 50% menos de probabilidades de recibir RCP en lugares públicos y peores desenlaces neurológicos tras un RCE. La AHA insta a las organizaciones a eliminar las barreras de lenguaje en la formación y a densificar la distribución de DEAs en barrios con mayores determinantes sociales de riesgo.
Finalmente, el bienestar de los rescatistas también se contempla en las nuevas guías. El agotamiento profesional (burnout) y el estrés postraumático en intervinientes legos y profesionales son realidades que requieren programas de "debriefing" o sesiones de retroalimentación clínica tanto inmediatas como diferidas para procesar los eventos traumáticos de una reanimación.
Conclusión y Recomendaciones para la Acción
La reanimación cardiopulmonar en 2025 es una disciplina madura que combina la precisión técnica con la integración social. La supervivencia depende de una secuencia de eventos perfecta: reconocimiento inmediato mediante el marco "No-No-Go", activación rápida del 107, compresiones de alta calidad a un ritmo de 100-120 cpm, y desfibrilación temprana.
Para la ciudad de Olavarría, el desafío reside en continuar expandiendo la red de "Ciudad Cardioprotegida" hacia el sector privado y las áreas rurales, asegurando que cada ciudadano tenga un DEA a menos de 3 minutos de distancia. La formación continua, la práctica con maniquíes de retroalimentación y la concientización sobre el uso de la naloxona en casos de sobredosis son las herramientas que permitirán alcanzar los objetivos de supervivencia para la década de 2030, transformando cada testigo en un salvador potencial de vidas.
Infografía
RCP y DEA: Pasos para Salvar una Vida
Guía técnica profesional para actuar ante emergencias cardíacas.
Ritmo rápido y constante (como "Stayin' Alive").
Permita que el tórax regrese a su posición original.
30 compresiones seguidas de 2 insuflaciones.
Probabilidad de Supervivencia vs Tiempo
Cada minuto de retraso disminuye las posibilidades un 10%.
Protocolo de Emergencia: Cadena de Vida
Seguridad
Escena segura. Toque hombros y pregunte: "¿Se siente bien?".
Emergencias
Llame al 107/911. Pida un DEA y ponga manos libres.
RCP
Centro del pecho. Fuerte y rápido sin doblar los codos.
DEA
Encienda el DEA y siga instrucciones. No toque al paciente.
Uso del DEA
El Desfibrilador Externo Automático restablece el ritmo eléctrico del corazón.
1. ENCIENDA EL EQUIPO
Es el primer paso. El DEA le guiará por voz inmediatamente.
2. PARCHES ELECTRÓDICOS
Pecho desnudo y seco. Colóquelos según los dibujos del parche.
3. ANÁLISIS Y DESCARGA
No toque al paciente. Si indica descarga, pulse el botón indicado.


